По данным официальной статистики, острые кишечные инфекции (ОКИ) на протяжении многих лет занимают второе место в структуре инфекционной патологии после острых респираторных вирусных инфекций. Среди детей заболеваемость существенно выше, чем у взрослого населения. В 50—80% из всех случаев ОКИ установленной этиологии в развитых и развивающихся странах выявляют вирусы [1, 2]. Однако, несмотря на широкое внедрение в клиническую практику молекулярно-генетических методов диагностики, их возбудитель часто остается не выявленным.
В последние годы убедительно доказано, что изменения со стороны сердечно-сосудистой системы нередки при инфекционных заболеваниях [3—8]. К началу XXI века существенно изменился спектр преобладающих возбудителей, обусловливающих инфекционные поражения сердца. Благодаря достижениям в лечении и профилактике резко снизилась заболеваемость стрептококковыми и дифтерийными миокардитами. Тем не менее число некоронарогенных заболеваний миокарда, имеющих в большинстве случаев инфекционную этиологию, осталось почти на том же уровне, что и в начале прошлого столетия [9]. Появились новые данные о поражении сердца при острых респираторных вирусных инфекциях (парагриппе, респираторно-синцитиальной и аденовирусной инфекциях), ОКИ бактериальной этиологии, энтеровирусной инфекции [8—13]. Стало известно, что основополагающую роль в развитии мио- и перикардитов инфекционной природы играют вирусы [8, 14, 15]. На сегодняшний день опубликованы результаты исследований, в которых получены данные о клинических, электрокардиографических и биохимических нарушениях, свидетельствующих о развитии сердечно-сосудистых осложнений при ротавирусной инфекции [3, 5, 7, 8]. Однако до настоящего времени не было проведено комплексной оценки состояния миокарда при вирусных ОКИ с одновременным применением методов электрокардиографического, лабораторного и ультразвукового исследований, не была оценена частота развития поражений миокарда у этих больных. До сих пор существуют различные мнения о патогенезе сердечно-сосудистых нарушений, сохраняющихся у некоторых пациентов после нормализации водно-электролитного баланса [7, 16]. Особенно актуальна эта проблема в педиатрической практике, поскольку дети чаще всего заболевают вирусными ОКИ, а при развитии осложнений, как правило, не предъявляют жалоб, характерных для кардиологических больных.
Вопрос о необходимости ранней диагностики поражений миокарда при инфекционных болезнях, о своевременной оценке тяжести состояния и назначении необходимой терапии ставится уже многие годы [17—19]. Прижизненная диагностика поражения сердца крайне затруднительна из-за неяркой симптоматики, зачастую неправильной трактовки имеющихся клинико-электрокардиографических изменений, отсутствия единых общепринятых критериев для верификации диагноза и неспецифичности результатов дополнительных исследований [7, 17, 20]. Даже при эндомиокардиальной биопсии, являющейся «золотым стандартом» диагностики воспалительного процесса в миокарде, не удается выявить до 60—80% случаев миокардитов из-за очагового характера поражений [9]. Известно, что большинство миокардитов и перикардитов протекает в легкой или латентной форме и заканчивается выздоровлением в отсутствие специального лечения. Однако у некоторых пациентов возможно появление жизнеугрожающих нарушений ритма, быстро приводящих к острой сердечной недостаточности. Другой сложной группой для кардиологов становятся больные
с длительно существующими экстрасистолиями, мерцательной аритмией и прогрессирующей хронической сердечной недостаточностью при отсутствии признаков атеросклероза, ревматизма, эндокринопатии. Большинство из них составляют лица молодого возраста.
Таким образом, учитывая высокую распространенность ОКИ вирусной этиологии в детском возрасте, имеющиеся данные о нарушениях сердечно-сосудистой деятельности у этих больных, представляется крайне необходимым проведение дальнейших исследований для оценки распространенности и особенностей течения осложнений.
Цель настоящего исследования — выявить особенности поражений миокарда у детей, больных ОКИ вирусной и бактериальной этиологии.
Материалы и методы
Проведение исследования было одобрено локальным этическим комитетом. Нами было обследовано 65 детей в возрасте от 1 года до 10 лет, находившихся на стационарном лечении в детской инфекционной больнице № 5 Москвы в 2009—2011 гг. Дети страдали ОКИ, сопровождавшимися симптомами поражения сердца, впервые выявленными при клиническом осмотре. Этиологическую диагностику ОКИ осуществляли путем исследования фекалий с помощью бактериологического метода
и иммуноферментного анализа (для определения ротавирусных антигенов) на базе лаборатории
детской инфекционной больницы № 5. Детекцию вирусов и бактерий методом полимеразной цепной
реакции проводили в лаборатории Центрального НИИ эпидемиологии Роспотребнадзора.
В соответствии с выявленными возбудителями все обследованные дети были разделены на 2 группы. В основную группу вошли 35 детей с ОКИ вирусной этиологии. Среди них у 7 (20%) детей обнаружен ротавирус, у 2 (5,7%) — аденовирус, у 1 (2,8%) — Норфолк, у 3 больных были выявлены сочетания вирусов: у 2 (5,7%) — ротавируса с вирусом Норфолк и у 1 (2,8%) — ротавируса с астровирусом; у 22 (63%) пациентов этиологический фактор не обнаружен, однако клиническая картина соответствовала ОКИ вирусной этиологии. Группу сравнения составили 30 детей с ОКИ бактериальной этиологии. Среди них у 7 (23%) больных была выявлена Salmonella enteritidis, у 4 (13%) — Escherichia coli, у 2 (7%) — Shigella, у 3 (10%) — Campylobacter, у 1 (3%) ребенка — Yersinia enterocolitica; у 13 (43%) детей этиология не установлена, но клиническая картина соответствовала бактериальной ОКИ. В обеих
сравниваемых группах мальчиков было почти в 2 раза больше, чем девочек.
Клинически в большинстве случаев ОКИ протекала в среднетяжелой форме. В основной группе
у 31 (88,5%) ребенка течение было среднетяжелым, у 3 (8,5%) детей — тяжелым и у 1 (3%) — легким.
В группе сравнения у 27 (90%) пациентов наблюдалось среднетяжелое течение, у 3 (10%) — тяжелое.
Все больные получали традиционную базисную терапию в соответствии с этиологией и формой
ОКИ.
Группы были полностью сопоставимы по возрастному составу, срокам госпитализации и срокам выявления патологии сердечно-сосудистой системы, преморбидному фону. Основная часть детей была в возрасте от 1 года до 3 лет. В обеих группах в большинстве случаев дети были госпитализированы на 1—3-и сутки болезни, патология сердца заподозрена на 3—6-й день основного заболевания.
Для оценки состояния сердечно-сосудистой системы пациентам проводили электрокардиографическое исследование (ЭКГ), эхокардиографию и биохимический анализ крови с определением активности аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), МВ-фракции креатинфосфокиназы (МВ-КФК), α-гидроксибутиратдегидрогеназы (α-ГБДГ). ЭКГ проводили с помощью двенадцатиканального аппарата Cardiovit 104PC производства Shiller (Швейцария) с расшифровкой по стандартной методике [21]. Эхокардиографию выполняли в одномерном, двумерном и допплеровских
импульсно-волновом и цветном режимах ультразвукового аппарата ACCUVIX XQ производства
Medison (Корея). Для определения отклонений от нормальных показателей использовали таблицы
соответствия с учетом площади поверхности тела ребенка [22, 23]. Диагноз миокардита и перикардита был обоснован в соответствии с Международной классификацией болезней 10-го пересмотра, рекомендациями ВОЗ и Нью-Йоркской ассоциации кардиологов [24, 25]. Лечение осложнений проводили с помощью этиотропных, иммунокорригирующих, нестероидных противовоспалительных и метаболических препаратов, рекомендованных этим больным [7, 18]. Большинство детей после выписки из стационара мы наблюдали в течение от 3 до 12 мес после перенесенной острой инфекции.
Статистическую обработку полученных результатов проводили с помощью программы Statistica,
версия 6.1. Достоверность оценивали с помощью критерия Стьюдента. Достоверными считали различия при р<0,05.
Результаты и обсуждение
При клиническом осмотре у всех детей были обнаружены симптомы, характерные для патологии сердца (табл. 1). Систолический шум выслушивался с максимумом или изолированно на верхушке и/или в V точке аускультации у большинства пациентов в обеих группах. Реже выявляли тахи- и брадиаритмии, не связанные с дыханием и частотой сердечных сокращений, не соответствующей температуре тела. Приглушенность тонов сердца достоверно чаще отмечали у пациентов с ОКИ бактериальной этиологии.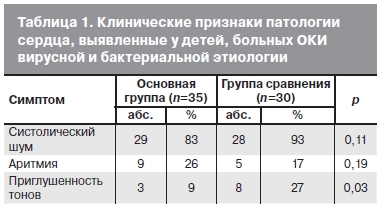
По данным ЭКГ почти у всех больных имелись какие-либо изменения. В пределах возрастной нормы результаты были лишь у 1 ребенка из основной группы и у 2 детей из группы сравнения. Как видно из табл. 2, в обеих группах наиболее часто встречались изменения де- и реполяризации в виде снижения амплитуды зубца R, удлинения интервала Q—T, смещения ST относительно горизонтальной оси, различные изменения зубца T. При этом сочетание низкой амплитуды зубца R с нарушением ST и Т встречались достаточно редко (всего у 6 детей). На фоне вирусных ОКИ чаще регистрировали очаговые нарушения реполяризации, преимущественно в заднедиафрагмальных отделах. В группе сравнения диффузные и очаговые процессы наблюдались с одинаковой частотой. У части больных в обеих группах отмечали синусовые тахи- или брадиаритмии, признаки гипертрофии одного или двух желудочков, нарушения внутрижелудочковой или атриовентрикулярной проводимости.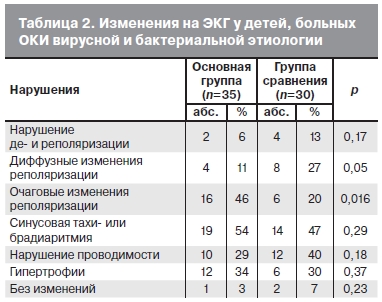
Эхокардиографическое исследование было проведено не всем больным в связи с выраженным беспокойством некоторых детей и невозможностью трактовки полученных результатов. В основной группе были успешно осмотрены 26 человек, в группе сравнения — 24. Почти в половине из всех случаев отклонений от нормы не обнаружено (табл. 3). Из выявленных изменений в обеих группах чаще всего мы отмечали нарушение диастолической функции одного или обоих желудочков в виде увеличения времени изоволюмического расслабления, снижения времени замедления, уменьшения максимальной скорости диастолического потока и кровотока в систолу предсердий. Реже наблюдали гипертрофии стенок левого желудочка или межжелудочковой перегородки, расширение одной или более камер сердца, чаще правого желудочка. Признаки перикардита были выявлены только у 1 ребенка из основной группы.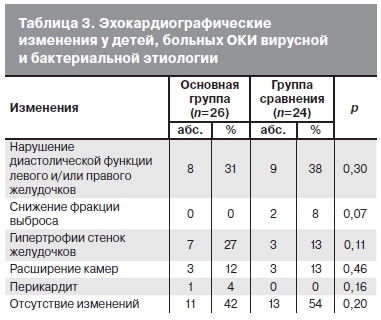
По данным анализа результатов биохимического исследования крови с определением уровня кардиоспецифичных ферментов у всех детей выявлено повышение активности одного, двух или трех
показателей (табл. 4). Кардиоспецифичная фракция МВ-КФК была повышена у 63 (94%) из обследованных нами больных, у 10 (15%) изолированно, тогда как повышение только α-ГБДГ отмечали
лишь у 2 (3%) больных. У 28 (43%) пациентов обнаружено одновременное повышение всех трех
анализируемых ферментов. При повышении двух показателей среди пациентов с ОКИ вирусной этиологии чаще отмечали гиперферментемию по МВ-КФК и АСТ, чего ни разу не регистрировали в группе сравнения.
После назначения дополнительного лечения — метаболических (левокарнитин, коэнзим Q,
инозин, препараты калия и магния) и нестероидных противовоспалительных средств (по показаниям) — за пациентами проводили наблюдение до полной нормализации всех выявленных отклонений. По различным причинам (повторные острые инфекционные заболевания, переезд в другой город, отказ родителей) 18 пациентов после выписки из стационара прекратили участие в исследовании. У 12 (57%) пациентов основной группы изменения функции сердца (включая гиперферментемию, электрокардиографические и эхокардиографические отклонения) нормализовались через 1 мес после перенесенной кишечной инфекции. У 7 (33%) детей показатели нормализовались через 3—6 мес. В этой группе у большинства детей сохранялись гиперферментемия, нарушение проводимости и аритмии. У части детей изменения сохраняются и по настоящее время, за ними продолжается наблюдение, проводится терапия. По нашим данным, более 6 мес на сегодняшний день изменения сохраняются у 2 (10%) детей, перенесших ОКИ вирусной этиологии. При этом у 1 ребенка сохраняются нарушение диастолической функции правого желудочка, признаки гипертрофии правого желудочка, аритмия, еще у 1 ребенка — нарушение реполяризации на электрокардиограмме и гиперферментемия. В группе сравнения нормализация в течение 1 мес отмечена у 14 (54%) детей. До 3 мес изменения, преимущественно в виде нарушений проводимости и нарушения реполяризации, отмечались у 8 (31%) детей. И лишь у 4 (15%) больных сохранялись изменения в течение 6 мес. У этих детей отмечали нарушение диастолической функции левого желудочка (2 случая), нарушение атриовентрикулярной (1 больной) или внутрижелудочковой (2 больных) проводимости в сочетании с нарушением реполяризации. У большинства пациентов, обследованных спустя 1 мес после эпизода ОКИ, не было других симптомов, свидетельствующих о значимой сопутствующей патологии, результаты клинического анализа крови были в пределах возрастных норм. В некоторых случаях отмечали
носительство сальмонелл (3 ребенка), аденоиды II—III степени (4 ребенка).
В соответствии с рекомендациями Нью-Йоркской кардиологической ассоциации (New York Heart Association — NYHA) у всех обследованных и наблюдавшихся нами детей был диагностирован острый инфекционный миокардит, у 1 ребенка — в сочетании с перикардитом.
Проведенное нами исследование позволяет говорить о возможности существенных, продолжительных нарушений функционирования миокарда у детей на фоне ОКИ не только бактериальной, но и вирусной этиологии. Впервые выявленные клинические симптомы патологии миокарда (систолический шум, тахи- или брадиаритмия, приглушенность тонов) у всех больных сопровождаются какими-либо изменениями на ЭКГ и повышением уровней активности кардиоспецифичных ферментов. ОКИ различной этиологии сопровождаются нарушениями де- и реполяризации, возбудимости и проводимости миокарда. Очаговые нарушения реполяризации по данным ЭКГ при вирусных ОКИ встречаются значительно чаще, чем при бактериальных. Повышение активности кардиоспецифичных ферментов можно считать характерным для инфекционных поражений сердца любой этиологии. Наиболее часто наблюдается повышение как МВ-КФК, так и α-ГБДГ и АСТ. МВ-КФК является самым чувствительным маркером повреждения миокарда у детей. При ЭКГ почти у половины пациентов в обеих группах патологии не выявлено, что согласуется с данными других авторов [18, 20, 24]. Несмотря на проводимую терапию, у части больных возможно длительное сохранение симптомов поражения миокарда — до полугода, а иногда и дольше.
Таким образом, появление у ребенка, больного ОКИ вирусной или бактериальной этиологии, систолического шума, особенно в сочетании с аритмией или приглушенностью тонов, должно расцениваться как вероятный признак развития миокардита. Дополнительное обследование, включающее ЭКГ, эхокардиографию, определение активности кардиоспецифичных ферментов — МВ-КФК, α-ГБДГ, а также менее специфичной АСТ позволит вовремя поставить кардиологический диагноз и начать необходимую терапию.


